অধিকাংশ পুরুষের ক্ষেত্রেই একটি অণ্ডকোষ অন্যটির চেয়ে সামান্য বড় বা ছোট হওয়া সম্পূর্ণ স্বাভাবিক একটি ঘটনা। অনেক পুরুষ এই বিষয়ে চিন্তিত হয়ে পড়েন, কিন্তু সত্যিটা হলো, শরীরের অন্যান্য জোড়া অঙ্গের (যেমন হাত, পা বা কান) মতোই অণ্ডকোষ দুটিও নিখুঁতভাবে প্রতিসম (symmetrical) হয় না। সাধারণত, ডান অণ্ডকোষটি বাম অণ্ডকোষের চেয়ে কিছুটা বড় হতে পারে এবং বাম অণ্ডকোষটি ডানটির চেয়ে কিছুটা নিচে ঝুলে থাকতে পারে। এর প্রধান কারণ হলো শুক্রাণু বহনকারী নালী বা স্পার্মাটিক কর্ডের (spermatic cord) গঠনগত পার্থক্য। তবে, যদি আপনি অণ্ডকোষের আকারে হঠাৎ কোনো পরিবর্তন, ব্যথা, ফোলা বা শক্ত পিণ্ডের মতো কিছু লক্ষ্য করেন, তবে তা কোনো অন্তর্নিহিত স্বাস্থ্য সমস্যার লক্ষণ হতে পারে। তাই কখন এটি স্বাভাবিক এবং কখন চিকিৎসকের পরামর্শ নেওয়া প্রয়োজন, তা জানা অত্যন্ত জরুরি।
বিশেষ দ্রষ্টব্য: এই আর্টিকেলটি শুধুমাত্র তথ্যগত উদ্দেশ্যে লেখা। এটি কোনোভাবেই পেশাদার চিকিৎসকের পরামর্শ, রোগ নির্ণয় বা চিকিৎসার বিকল্প নয়। আপনার স্বাস্থ্য সম্পর্কে যেকোনো উদ্বেগের জন্য সর্বদা একজন যোগ্য স্বাস্থ্যসেবা প্রদানকারী বা ডাক্তারের সাথে পরামর্শ করুন।
অণ্ডকোষের স্বাভাবিক গঠন এবং কাজ
পুরুষদের প্রজনন স্বাস্থ্যের কেন্দ্রবিন্দু হলো অণ্ডকোষ (Testicles বা Testes)। এটি একটি ডিম্বাকৃতির অঙ্গ যা স্ক্রোটাম (Scrotum) বা অণ্ডথলি নামক একটি চামড়ার থলির মধ্যে সুরক্ষিত থাকে। অণ্ডকোষের দুটি প্রধান কাজ রয়েছে:
১. শুক্রাণু উৎপাদন (Spermatogenesis): অণ্ডকোষ ক্রমাগত শুক্রাণু বা স্পার্ম তৈরি করে, যা প্রজননের জন্য অপরিহার্য।
২. টেস্টোস্টেরন উৎপাদন (Testosterone Production): এটি পুরুষদের প্রধান সেক্স হরমোন, যা পুরুষালি বৈশিষ্ট্য যেমন গলার স্বর, দাড়ি-গোঁফ এবং পেশীর বিকাশের জন্য দায়ী।
অণ্ডকোষকে শরীরের বাইরে স্ক্রোটামের মধ্যে রাখার একটি বিশেষ কারণ রয়েছে। শুক্রাণু উৎপাদনের জন্য শরীরের স্বাভাবিক তাপমাত্রার (৯৮.৬°F বা ৩৭°C) চেয়ে সামান্য কম তাপমাত্রার প্রয়োজন হয়। স্ক্রোটাম একটি থার্মো-রেগুলেটর হিসেবে কাজ করে, যা প্রয়োজন হলে অণ্ডকোষকে শরীরের কাছাকাছি এনে গরম রাখে বা শরীর থেকে দূরে সরিয়ে ঠান্ডা রাখে।
প্রতিটি অণ্ডকোষের পিছনে এবং উপরে এপিডিডাইমিস (Epididymis) নামক একটি টাইট-কুণ্ডলীকৃত নল থাকে। এখানে শুক্রাণু পরিপক্ক হয় এবং সঞ্চিত থাকে। এই এপিডিডাইমিস থেকেই স্পার্মাটিক কর্ড শুরু হয়, যা শুক্রাণুকে মূত্রনালী পর্যন্ত নিয়ে যায়। এই কর্ডের মধ্যেই রক্তনালী, স্নায়ু এবং ভাস ডিফারেন্স (vas deferens) থাকে। Cleveland Clinic-এর মতে, বাম দিকের স্পার্মাটিক কর্ডটি সাধারণত ডান দিকের চেয়ে সামান্য দীর্ঘ হয়, যার ফলে বাম অণ্ডকোষটি একটু বেশি নিচে ঝুলে থাকে। এই স্বাভাবিক অপ্রতিসমতা (asymmetry) অণ্ডকোষ দুটিকে একে অপরের সাথে ধাক্কা খাওয়া থেকে বিরত রাখে এবং চলাফেরায় সুবিধা দেয়।
মাসিক কত দিন থাকা ভালো – একটি সম্পূর্ণ গাইড
অণ্ডকোষ ছোট বড় হওয়ার কারণ: স্বাভাবিক বনাম অস্বাভাবিক
অণ্ডকোষের আকারের তারতম্যকে আমরা দুটি প্রধান ভাগে ভাগ করতে পারি: স্বাভাবিক কারণ (যা নিয়ে চিন্তার কিছু নেই) এবং প্যাথলজিক্যাল বা চিকিৎসাযোগ্য কারণ (যার জন্য ডাক্তারের পরামর্শ প্রয়োজন)।
স্বাভাবিক অপ্রতিসমতা (Normal Asymmetry)
আগেই উল্লেখ করা হয়েছে, অণ্ডকোষের আকারে সামান্য পার্থক্য থাকা খুবই সাধারণ। চিকিৎসকদের মতে, একটি অণ্ডকোষ অন্যটির চেয়ে ১০-১৫% পর্যন্ত ছোট বা বড় হতে পারে এবং এটি সম্পূর্ণ স্বাভাবিক বলে বিবেচিত হয়। উদাহরণস্বরূপ, যদি একটি অণ্ডকোষের আয়তন ২০ মিলিलीटर হয়, তবে অন্যটির আয়তন ১৮ মিলিलीटर বা ২২ মিলিलीटर হতে পারে, যা নিয়ে চিন্তার কিছু নেই।
মূল বিষয় হলো, এই পার্থক্যটি শৈশব থেকেই বিদ্যমান থাকে এবং সময়ের সাথে সাথে হঠাৎ করে পরিবর্তিত হয় না। আপনি যদি সারা জীবনই এই সামান্য পার্থক্য লক্ষ্য করে থাকেন এবং এতে কোনো ব্যথা বা অস্বস্তি না থাকে, তবে এটি নিয়ে উদ্বিগ্ন হওয়ার কোনো কারণ নেই।
চিকিৎসাযোগ্য কারণ (Medical Reasons)
যদি অণ্ডকোষের আকারের পার্থক্য হঠাৎ করে দেখা দেয়, সময়ের সাথে সাথে বাড়তে থাকে, অথবা এর সাথে ব্যথা, ফোলা বা অন্য কোনো উপসর্গ যুক্ত হয়, তবে তা বিভিন্ন স্বাস্থ্য সমস্যার ইঙ্গিত দিতে পারে। নিচে এমন কিছু প্রধান কারণ আলোচনা করা হলো:
১. ভেরিকোসেল (Varicocele)
ভেরিকোসেল হলো অণ্ডকোষ ছোট বড় হওয়ার অন্যতম প্রধান এবং সাধারণ কারণ। এটি মূলত স্ক্রোটামের ভিতরের শিরাগুলির স্ফীতি, যা অনেকটা পায়ের ভেরিকোজ ভেইনের (varicose veins) মতো।
- এটি কেন হয়? অণ্ডকোষ থেকে রক্ত বহনকারী শিরাগুলির (প্যাম্পিনিফর্ম প্লেক্সাস) ভালভ বা কপাটিকাগুলো ঠিকমতো কাজ না করলে রক্ত সঠিকভাবে প্রবাহিত হতে পারে না এবং শিরাগুলোতে জমা হয়ে ফুলে ওঠে।
- আকারে প্রভাব: এই স্ফীত শিরাগুলো একটি “পোকার ব্যাগ” (bag of worms) এর মতো অনুভূতি দিতে পারে এবং প্রায়শই বাম অণ্ডকোষে বেশি দেখা যায়। Urology Care Foundation অনুযায়ী, ভেরিকোসেল প্রায় ১৫% পুরুষকে প্রভাবিত করে এবং এটি পুরুষদের বন্ধ্যাত্বের অন্যতম প্রধান কারণ হতে পারে। রক্ত জমাট বাঁধার কারণে অণ্ডকোষের তাপমাত্রা বেড়ে যায়, যা শুক্রাণু উৎপাদন ব্যাহত করে এবং সময়ের সাথে সাথে অণ্ডকোষকে সংকুচিত বা ছোট (Atrophy) করে ফেলতে পারে।
- লক্ষণ: সাধারণত কোনো উপসর্গ থাকে না। তবে থাকতে পারে:
- অণ্ডথলিতে একটি ভোঁতা বা ভারি ব্যথা, যা দীর্ঘক্ষণ দাঁড়িয়ে থাকলে বা দিনের শেষে বাড়ে।
- একটি অণ্ডকোষ (বিশেষত বামটি) অন্যটির চেয়ে ছোট দেখায়।
- স্ক্রোটামে ফোলা শিরা যা হাত দিয়ে অনুভব করা যায়।
২. হাইড্রোসিল (Hydrocele)
হাইড্রোসিল হলো অণ্ডকোষের চারপাশে থাকা থলিতে তরল জমা হওয়া। এই তরল অণ্ডকোষকে ঘিরে ফেলে, যার ফলে স্ক্রোটাম বা অণ্ডথলিটি ফুলে ওঠে এবং একপাশ অন্য পাশের চেয়ে অনেক বড় দেখায়।
- এটি কেন হয়? নবজাতকদের মধ্যে এটি খুব সাধারণ এবং সাধারণত এক বছরের মধ্যে নিজে থেকেই সেরে যায়। প্রাপ্তবয়স্কদের ক্ষেত্রে, এটি কোনো আঘাত, সংক্রমণ (যেমন এপিডিডাইমাইটিস) বা প্রদাহের কারণে হতে পারে।
- আকারে প্রভাব: হাইড্রোসিল হলে অণ্ডকোষটি নিজে বড় হয় না, বরং তার চারপাশের থলিটি তরলে ভরে গিয়ে ফুলে ওঠে। এটি সাধারণত ব্যথাহীন হয়, তবে খুব বড় হয়ে গেলে ভারি লাগতে পারে বা অস্বস্তি হতে পারে।
- লক্ষণ: Mayo Clinic-এর তথ্যমতে, প্রধান লক্ষণ হলো এক বা উভয় অণ্ডকোষের ব্যথাহীন ফোলাভাব।
৩. এপিডিডাইমাইটিস (Epididymitis)
এপিডিডাইমাইটিস হলো এপিডিডাইমিসের (অণ্ডকোষের পিছনে থাকা কুণ্ডলীকৃত নল) প্রদাহ বা ইনফেকশন।
- এটি কেন হয়? এটি সাধারণত ব্যাকটেরিয়া সংক্রমণের কারণে হয়। তরুণদের মধ্যে এটি প্রায়শই ক্ল্যামাইডিয়া বা গনোরিয়ার মতো যৌনবাহিত রোগের (STI) সাথে সম্পর্কিত। বয়স্ক পুরুষদের ক্ষেত্রে এটি মূত্রনালীর সংক্রমণ (UTI) বা প্রোস্টেট সমস্যার কারণে হতে পারে।
- আকারে প্রভাব: সংক্রমণের ফলে এপিডিডাইমিস এবং সংশ্লিষ্ট অণ্ডকোষটি খুব দ্রুত ফুলে ওঠে, লাল হয়ে যায় এবং অত্যন্ত বেদনাদায়ক হয়।
- লক্ষণ:
- অণ্ডকোষে মাঝারি থেকে তীব্র ব্যথা, যা ধীরে ধীরে বা হঠাৎ শুরু হতে পারে।
- অণ্ডকোষ স্পর্শ করলে গরম লাগা বা লাল হয়ে যাওয়া।
- প্রস্রাবে জ্বালাপোড়া বা ঘন ঘন প্রস্রাব।
- জ্বর।
৪. অর্কাইটিস (Orchitis)
অর্কাইটিস হলো এক বা উভয় অণ্ডকোষের প্রদাহ। এটি প্রায়শই এপিডিডাইমাইটিসের (তখন একে epididymo-orchitis বলা হয়) সাথে একযোগে ঘটে।
- এটি কেন হয়? এটি ব্যাকটেরিয়া বা ভাইরাস দ্বারা হতে পারে। সবচেয়ে পরিচিত কারণগুলির মধ্যে একটি হলো মাম্পস (Mumps) ভাইরাস। CDC (Centers for Disease Control and Prevention) অনুসারে, বয়ঃসন্ধির পরে মাম্পসে আক্রান্ত পুরুষদের প্রায় ২০-৩০% অর্কাইটিসে আক্রান্ত হতে পারেন।
- আকারে প্রভাব: অণ্ডকোষ ফুলে যায় এবং খুব বেদনাদায়ক হয়। কিছু ক্ষেত্রে, বিশেষ করে মাম্পস-জনিত অর্কাইটিসের পরে, আক্রান্ত অণ্ডকোষটি স্থায়ীভাবে সংকুচিত বা ছোট হয়ে যেতে পারে (Testicular Atrophy)।
- লক্ষণ: জ্বর, বমি বমি ভাব, ক্লান্তি এবং অণ্ডকোষে তীব্র ব্যথা ও ফোলা।
৫. টেস্টিকুলার টর্শন (Testicular Torsion)
এটি একটি মেডিকেল ইমারজেন্সি! টেস্টিকুলার টর্শন ঘটে যখন একটি অণ্ডকোষ স্পার্মাটিক কর্ডের চারপাশে পেঁচিয়ে যায়।
- এটি কেন হয়? এই পেঁচিয়ে যাওয়ার ফলে অণ্ডকোষে রক্ত সরবরাহ সম্পূর্ণ বন্ধ হয়ে যায়।
- আকারে প্রভাব: রক্ত সরবরাহ বন্ধ হয়ে যাওয়ায় অণ্ডকোষটি দ্রুত ফুলে ওঠে এবং রঙ পরিবর্তন করতে পারে।
- লক্ষণ:
- হঠাৎ, তীব্র এবং অসহ্য ব্যথা (সাধারণত একপাশে)।
- অণ্ডথলি (স্ক্রোটাম) ফুলে যাওয়া।
- পেটে ব্যথা, বমি বমি ভাব।
- একটি অণ্ডকোষ অন্যটির চেয়ে উঁচুতে অবস্থান করা।
- গুরুত্ব: American Urological Association-এর মতে, উপসর্গ শুরু হওয়ার ৪ থেকে ৬ ঘণ্টার মধ্যে অস্ত্রোপচার করা হলে অণ্ডকোষটি বাঁচানোর সম্ভাবনা সবচেয়ে বেশি থাকে। দেরি হলে অণ্ডকোষটি স্থায়ীভাবে নষ্ট হয়ে যেতে পারে।
৬. টেস্টিকুলার ক্যান্সার (Testicular Cancer)
যদিও এটি তুলনামূলকভাবে বিরল, তবুও অণ্ডকোষের ক্যান্সার হলো ১৫ থেকে ৩৫ বছর বয়সী পুরুষদের মধ্যে সবচেয়ে সাধারণ ক্যান্সার।
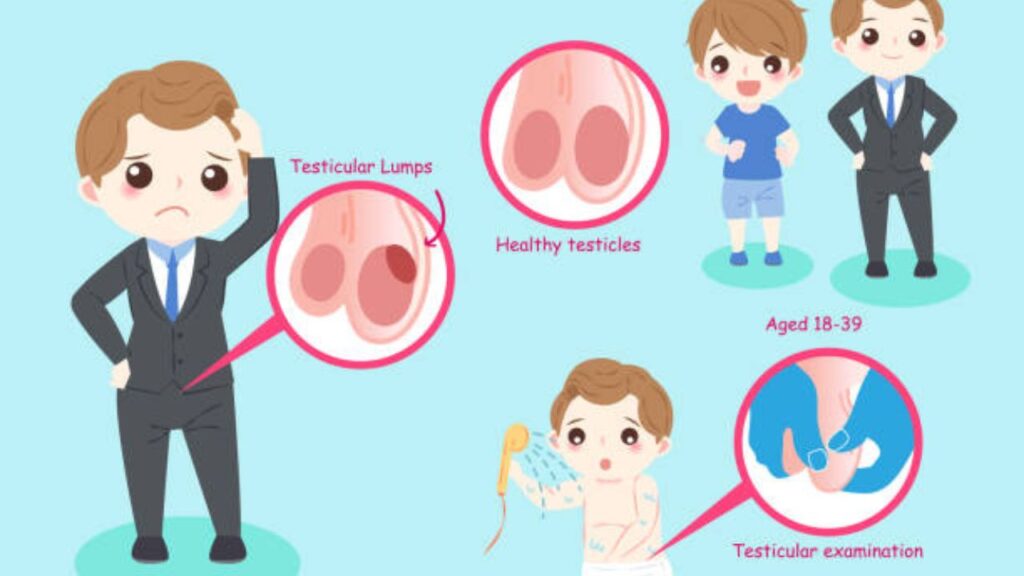
- আকারে প্রভাব: এই ক্যান্সারের সবচেয়ে সাধারণ লক্ষণ হলো অণ্ডকোষে একটি নতুন পিণ্ড (Lump) বা অণ্ডকোষটির শক্ত হয়ে যাওয়া বা আকারে বৃদ্ধি পাওয়া।
- লক্ষণ: American Cancer Society জোর দেয় যে এই পিণ্ড বা ফোলা সাধারণত ব্যথাহীন হয়। অন্যান্য লক্ষণের মধ্যে থাকতে পারে:
- স্ক্রোটামে ভারি লাগা।
- পেটে বা কুঁচকিতে একটি ভোঁতা ব্যথা।
- অণ্ডথলিতে হঠাৎ তরল জমা (হাইড্রোসিল)।
- গুরুত্ব: আশার কথা হলো, প্রাথমিক অবস্থায় ধরা পড়লে অণ্ডকোষের ক্যান্সার ৯৫% এরও বেশি ক্ষেত্রে সম্পূর্ণ নিরাময়যোগ্য।
৭. স্পার্মাটোসিল (Spermatocele)
স্পার্মাটোসিল হলো এপিডিডাইমিসে (সাধারণত অণ্ডকোষের উপরে বা পিছনে) একটি তরল-ভরা সিস্ট বা থলি। এটি শুক্রাণু ধারণ করতে পারে।
- আকারে প্রভাব: এটি অণ্ডকোষের পাশে একটি ছোট, মসৃণ এবং সাধারণত ব্যথাহীন পিণ্ড হিসাবে অনুভূত হয়। এটি অণ্ডকোষের আকার পরিবর্তন করে না, তবে অণ্ডকোষের সাথে একটি অতিরিক্ত “কিছু” আছে বলে মনে হতে পারে।
- লক্ষণ: এগুলি সাধারণত ক্ষতিকারক নয় এবং ক্যান্সারে পরিণত হয় না।
৮. আঘাত বা ট্রমা (Injury or Trauma)
অণ্ডকোষে সরাসরি আঘাত, যেমন খেলাধুলা করার সময় বল লাগা বা কোনো দুর্ঘটনা, এর ফলে রক্তপাত (Hematocele) বা شدید প্রদাহ হতে পারে। এর ফলে অণ্ডকোষটি দ্রুত ফুলে উঠতে পারে এবং খুব বেদনাদায়ক হতে পারে। কিছু ক্ষেত্রে, মারাত্মক আঘাতের পর অণ্ডকোষটি ক্ষতিগ্রস্থ হয়ে সময়ের সাথে সাথে ছোট হয়ে যেতে পারে (Atrophy)।
কখন অবিলম্বে ডাক্তারের পরামর্শ নেওয়া উচিত?
বেশিরভাগ সময় অণ্ডকোষের আকারের পার্থক্য স্বাভাবিক হলেও, কিছু লক্ষণ দেখা দিলে তা অবহেলা করা উচিত নয়। নিচের যেকোনো উপসর্গ দেখা দিলে অবিলম্বে একজন ডাক্তার বা ইউরোলজিস্টের (Urologist) সাথে যোগাযোগ করুন:
- তীব্র, আকস্মিক ব্যথা: এটি টেস্টিকুলার টর্শনের লক্ষণ হতে পারে, যার জন্য জরুরি চিকিৎসা প্রয়োজন।
- নতুন কোনো পিণ্ড বা ফোলা: অণ্ডকোষে বা তার চারপাশে যেকোনো নতুন শক্ত পিণ্ড (Lump) অবশ্যই পরীক্ষা করানো উচিত, তা ব্যথাহীন হলেও।
- দ্রুত আকারের পরিবর্তন: যদি একটি অণ্ডকোষ হঠাৎ করে বড় বা ছোট হতে শুরু করে।
- লালভাব, উষ্ণতা এবং জ্বর: এটি এপিডিডাইমাইটিস বা অর্কাইটিসের মতো সংক্রমণের লক্ষণ হতে পারে।
- স্ক্রোটামে ভারি অনুভূতি: বিশেষ করে যদি এটি একপাশে হয়।
- ভোঁতা, ক্রমাগত ব্যথা: যা কয়েকদিন ধরে স্থায়ী হয়।
লজ্জা বা অস্বস্তির কারণে ডাক্তারের কাছে যাওয়া এড়িয়ে যাবেন না। অণ্ডকোষের সমস্যাগুলি, বিশেষ করে ক্যান্সার বা টর্শন, প্রাথমিক পর্যায়ে নির্ণয় করা অত্যন্ত গুরুত্বপূর্ণ।
“ছোট ব্যবসার জন্য ৭টি বাজেট কৌশল: সফলতার চাবিকাঠি!”
রোগ নির্ণয়: ডাক্তাররা কীভাবে কারণ খুঁজে বের করেন?
আপনি যখন অণ্ডকোষের আকার বা ব্যথা নিয়ে ডাক্তারের কাছে যান, তখন তিনি সাধারণত নিম্নলিখিত পদক্ষেপগুলি গ্রহণ করেন:
শারীরিক পরীক্ষা (Physical Examination)
ডাক্তার প্রথমে আপনার উপসর্গ সম্পর্কে জিজ্ঞাসা করবেন এবং তারপর সাবধানে আপনার অণ্ডকোষ ও স্ক্রোটাম পরীক্ষা করবেন।
- পালপেশন (Palpation): তিনি হাত দিয়ে অণ্ডকোষ, এপিডিডাইমিস এবং স্পার্মাটিক কর্ড অনুভব করে কোনো পিণ্ড, কোমলতা বা ফোলা শিরা (ভেরিকোসেলের ক্ষেত্রে “পোকার ব্যাগ”) আছে কিনা তা দেখবেন।
- ট্রান্সইলুমিনেশন (Transillumination): ডাক্তার অণ্ডথলির উপর একটি উজ্জ্বল আলো ফেলে দেখতে পারেন। যদি আলোটি থলির মধ্য দিয়ে চলে যায়, তবে এটি সম্ভবত তরল (হাইড্রোসিল) দিয়ে ভরা। যদি আলো ব্লক হয়ে যায়, তবে এটি একটি শক্ত পিণ্ড বা টিউমার হতে পারে।
সুস্থ কিডনির জন্য জানুন: কিডনির পয়েন্ট কত হলে আপনি সত্যিই ভালো আছেন
ইমেজিং টেস্ট (Imaging Tests)
অণ্ডকোষের সমস্যা নির্ণয়ের জন্য সবচেয়ে গুরুত্বপূর্ণ এবং সাধারণ পরীক্ষা হলো স্ক্রোটাল আল্ট্রাসাউন্ড (Scrotal Ultrasound)।
- এটি একটি ব্যথাহীন পরীক্ষা যা শব্দ তরঙ্গ ব্যবহার করে অণ্ডকোষের ভিতরের একটি পরিষ্কার ছবি তৈরি করে।
- আল্ট্রাসাউন্ডের মাধ্যমে ডাক্তার সহজেই একটি তরল-ভরা সিস্ট (হাইড্রোসিল বা স্পার্মাটোসিল), স্ফীত শিরা (ভেরিকোসেল), প্রদাহ (এপিডিডাইমাইটিস) বা একটি শক্ত টিউমার (ক্যান্সার) এর মধ্যে পার্থক্য করতে পারেন। এটি টেস্টিকুলার টর্শনের ক্ষেত্রে রক্ত প্রবাহ পরীক্ষা করতেও ব্যবহার করা যেতে পারে।
অন্যান্য পরীক্ষা (Other Tests)
- প্রস্রাব পরীক্ষা (Urine Test): যদি সংক্রমণের (যেমন এপিডিডাইমাইটিস) সন্দেহ করা হয়, তবে প্রস্রাবে ব্যাকটেরিয়া বা শ্বেত রক্তকণিকার উপস্থিতি পরীক্ষা করা হয়।
- রক্ত পরীক্ষা (Blood Test): যদি অণ্ডকোষের ক্যান্সারের সন্দেহ হয়, তবে ডাক্তার নির্দিষ্ট টিউমার মার্কার (Tumor Markers) যেমন AFP (আলফা-ফিটোপ্রোটিন) এবং HCG (হিউম্যান কোরিওনিক গোনাডোট্রপিন) এর মাত্রা পরীক্ষা করার জন্য রক্ত পরীক্ষা দিতে পারেন।
স্ব-পরীক্ষার গুরুত্ব: কেন এবং কীভাবে করবেন?
টেস্টিকুলার ক্যান্সার এবং অন্যান্য সমস্যা প্রাথমিক পর্যায়ে শনাক্ত করার সর্বোত্তম উপায় হলো নিয়মিত অণ্ডকোষের স্ব-পরীক্ষা (Testicular Self-Exam – TSE) করা। বিশেষজ্ঞরা, যেমন Testicular Cancer Society, প্রতি মাসে একবার এই পরীক্ষা করার পরামর্শ দেন।
কখন করবেন?
গরম জলে স্নান বা শাওয়ারের পরে এটি করা সবচেয়ে সহজ, কারণ তখন স্ক্রোটামের চামড়া নরম এবং শিথিল থাকে, ফলে অণ্ডকোষ অনুভব করা সহজ হয়।
কীভাবে করবেন?
১. এক এক করে পরীক্ষা করুন: আপনার এক হাতের তালুতে স্ক্রোটামটি ধরে রাখুন।
২. আঙুল ব্যবহার করুন: প্রতিটি অণ্ডকোষকে আপনার বুড়ো আঙুল এবং তর্জনী (ও অন্যান্য আঙুল) দিয়ে আলতো করে রোল করুন।
৩. কী খুঁজবেন: যেকোনো শক্ত পিণ্ড, ছোট মটরের দানার মতো বাম্প, বা অণ্ডকোষের আকার, আকৃতি বা দৃঢ়তার কোনো পরিবর্তন খুঁজুন।
৪. স্বাভাবিক গঠন জানুন: মনে রাখবেন, অণ্ডকোষ মসৃণ, ডিম্বাকৃতির এবং কিছুটা দৃঢ় হওয়া উচিত। এর পিছনে এপিডিডাইমিস নামক একটি নরম, রশির মতো কাঠামো থাকে, এটিকে পিণ্ড ভেবে ভুল করবেন না।
আপনি যদি নতুন কিছু বা অস্বাভাবিক কিছু লক্ষ্য করেন, আতঙ্কিত হবেন না, তবে অবিলম্বে একজন ডাক্তারের সাথে পরামর্শ করুন।
বিভিন্ন কারণের চিকিৎসা
অণ্ডকোষ ছোট বড় হওয়ার কারণের উপর ভিত্তি করে চিকিৎসা পদ্ধতি সম্পূর্ণ ভিন্ন হয়।
বিভিন্ন অবস্থার চিকিৎসা সারসংক্ষেপ
নিচের টেবিলে প্রধান কারণ এবং তাদের সাধারণ চিকিৎসা পদ্ধতি উল্লেখ করা হলো:
| রোগের নাম (Condition) | চিকিৎসা পদ্ধতি (Treatment Method) | কখন চিকিৎসা প্রয়োজন? (When is treatment needed?) |
| ভেরিকোসেল (Varicocele) | পর্যবেক্ষণ, টাইট আন্ডারওয়্যার পরা, সার্জারি (Varicocelectomy) | যদি এটি ব্যথা সৃষ্টি করে, উর্বরতার সমস্যা তৈরি করে (Infertility), বা অণ্ডকোষকে উল্লেখযোগ্যভাবে ছোট করে দেয়। |
| হাইড্রোসিল (Hydrocele) | পর্যবেক্ষণ (যদি ছোট হয়), অ্যাসপিরেশন (Fluid removal), সার্জারি (Hydrocelectomy) | যদি এটি খুব বড় হয়ে অস্বস্তি সৃষ্টি করে বা ব্যথা হয়। প্রাপ্তবয়স্কদের হাইড্রোসিল সাধারণত নিজে থেকে সারে না। |
| এপিডিডাইমাইটিস / অর্কাইটিস (Epididymitis / Orchitis) | অ্যান্টিবায়োটিক (যদি ব্যাকটেরিয়া সংক্রমণ হয়), বিশ্রাম, বরফ প্যাক, পেইন কিলার | সংক্রমণের লক্ষণ (ব্যথা, ফোলা, জ্বর) দেখা দিলেই অবিলম্বে চিকিৎসা প্রয়োজন। |
| টেস্টিকুলার টর্শন (Testicular Torsion) | জরুরী সার্জারি (Emergency Surgery) | অবিলম্বে! এটি একটি মেডিকেল ইমারজেন্সি। অণ্ডকোষ বাঁচাতে প্রতি মিনিট গুরুত্বপূর্ণ। |
| টেস্টিকুলার ক্যান্সার (Testicular Cancer) | সার্জারি (Radical Orchiectomy), কেমোথেরাপি, রেডিয়েশন থেরাপি | ক্যান্সার নির্ণয় হওয়ামাত্রই দ্রুত চিকিৎসার পরিকল্পনা করা হয়। |
| স্পার্মাটোসিল (Spermatocele) | সাধারণত চিকিৎসার প্রয়োজন হয় না। | যদি এটি খুব বড় হয়ে ব্যথা বা অস্বস্তি সৃষ্টি করে তবে সার্জারির মাধ্যমে অপসারণ করা যেতে পারে। |
একটি ছোট অণ্ডকোষ কি উর্বরতার (Fertility) উপর প্রভাব ফেলে?
এটি একটি অত্যন্ত সাধারণ প্রশ্ন। যদি একটি অণ্ডকোষ স্বাভাবিকভাবেই অন্যটির চেয়ে সামান্য ছোট হয়, তবে এটি উর্বরতার উপর কোনো প্রভাব ফেলে না। একটি সুস্থ অণ্ডকোষই স্বাভাবিক উর্বরতা এবং পর্যাপ্ত টেস্টোস্টেরন উৎপাদনের জন্য যথেষ্ট।
তবে, যদি একটি অণ্ডকোষ কোনো রোগের কারণে (যেমন ভেরিকোসেল, মাম্পস অর্কাইটিস বা আঘাত) সংকুচিত বা অ্যাট্রোফিড (atrophied) হয়ে যায়, তবে সেই অণ্ডকোষের শুক্রাণু উৎপাদন ক্ষমতা কমে যেতে পারে। American Society for Reproductive Medicine (ASRM) উল্লেখ করেছে যে, ভেরিকোসেল হলো পুরুষদের বন্ধ্যাত্বের একটি প্রধান এবং সংশোধনযোগ্য কারণ। ভেরিকোসেলের সার্জারি করালে প্রায়শই শুক্রাণুর গুণমান এবং সংখ্যা বৃদ্ধি পায়।
যদি আপনার উর্বরতা নিয়ে কোনো উদ্বেগ থাকে, তবে একজন ইউরোলজিস্ট বা উর্বরতা বিশেষজ্ঞের সাথে কথা বলা এবং সিমেন অ্যানালিসিস (Semen Analysis) বা বীর্য পরীক্ষা করানো সবচেয়ে ভালো।
অণ্ডকোষ ছোট বড় হওয়া বা আকারে তারতম্য থাকা বেশিরভাগ ক্ষেত্রেই একটি স্বাভাবিক শারীরবৃত্তীয় ঘটনা, যা নিয়ে দুশ্চিন্তার কিছু নেই। মূল বিষয় হলো আপনার নিজের শরীরের “স্বাভাবিক” অবস্থা সম্পর্কে সচেতন থাকা।
নিয়মিত স্ব-পরীক্ষার মাধ্যমে আপনি যেকোনো পরিবর্তন দ্রুত শনাক্ত করতে পারবেন। মনে রাখবেন, ব্যথা, হঠাৎ ফোলা, বা শক্ত পিণ্ড হলো এমন লক্ষণ যা কখনোই অবহেলা করা উচিত নয়। অণ্ডকোষের ক্যান্সার অত্যন্ত নিরাময়যোগ্য যদি তা তাড়াতাড়ি ধরা পড়ে এবং টেস্টিকুলার টর্শনের ক্ষেত্রে সময়মতো চিকিৎসা একটি অণ্ডকোষকে স্থায়ী ক্ষতি থেকে বাঁচাতে পারে। তাই যেকোনো সন্দেহে লজ্জা না পেয়ে ডাক্তারের শরণাপন্ন হোন।